Les leucocytes
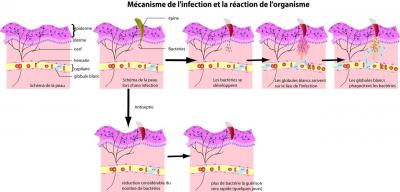
Si un micro-organisme arrive à pénétrer la peau ou les muqueuses il doit être rapidement isolé et tué afin de ne pas se multiplier dans notre organisme. Ci dessous un exemple de comment les micro-organismes peuvent pénétrer dans l'organisme :
On constate qu'après une coupure, des micro-organismes pénètrent dans notre organisme. Rapidement les globules blancs vont intervenir et détruire les micro-organismes qui ont pénétré l'organisme. En sciences, les globules blancs sont appelés des leucocytes. Les leucocytes sont la deuxième ligne de défense de l'organisme. Ce sont des cellules du sang qui ont pour but de détruire les micro-organismes qui pourraient arriver dans notre organisme. En clair, ils détectent les "corps étrangers" et les éliminent.
Si on observe les analyses sanguines on constate qu'il existe plusieurs types de leucocytes et que lors d'une infection tous sont augmentés. Observons un frottis sanguin (coloré à l'hémalun et à l'éosine) au microscope afin de détecter les différents leucocytes que nous pourrions trouver. (L'hémalun colore en violet le noyau et les parties basiques de la cellule. L'éosine colore en rose le cytoplasme des cellules).
Les globules rouges
Ce sont les cellules les plus représentées dans un frottis. Ils sont aussi appelées hématies ou parfois érythrocytes. Les hématies sont facilement reconnaissable, ce sont des cellules rondes ayant perdu leur noyau, et colorées en rouge en raison de la présence d'hémoglobine. Les hématies assurent le transport du dioxygène et du dioxyde de carbone dans le sang. Ce sont des disques de 7 microns (7 µm) de diamètre, sans noyau. Leur nombre est approximativement de 4 à 5,5 millions par mm3 de sang.
Les leucocytes
Contrairement aux globules rouges, les leucocytes (globules blancs) ont un noyau. Celui-ci est facile à observer au microscope, après la coloration du frottis.
Les polynucléaires (ou granulocytes)
Ce sont les leucocytes les plus présents dans le sang. On reconnaît les polynucléaires à leur noyau très particulier, ou on a l'impression qu'il y a plusieurs noyaux (d'où leurs noms : polynucléaires), ils ont une taille de 19 à 15 µm. Ce sont les premières cellules immunitaires qui interviennent lors d'une infection (voir plus loin). On les divise en 3 sous-famille en fonction de leurs colorations.
- eosinophile (qui aime l’éosine, coloré en rose – acide- 2-4 % ) Détruisent les parasites par libération d’enzyme, lutte contre les allergènes, mais donc impliqué dans les allergies (rarement).
- neutrophile (50 %) Phagocytose des corps étrangers en particulier les bactéries.
- basophile (coloré en violet par l’hémalun, on dirait une grosse mure 0,5%) réaction inflammatoire et allergique sécrétion d’histamine. Ils sont souvent à l'origine des réactions allergiques.
Les lymphocytes :
Ils sont peu fréquent dans le sang en absence d'infection et on les trouve le plus souvent dans le système lymphatique. En cas d'infection leur proportion peut être de 20% de l'ensemble des cellules sanguines. 2 grandes familles les T (ou NK) et les B qui vont fabriquer les anticorps. Il est impossible de distinguer un lymphocyte B d'un lymphocyte T sur un frottis sanguin. Par contre, on peut facilement reconnaître un lymphocyte inactivé, qui se résume à un noyau, d'un lymphocyte activé qui se caractérise par son cytoplasme en croissant de lune, la taille des lymphocytes varie de 8 à 10 µm.
Les monocytes :
Grosses cellules mobiles ayant de fortes capacités de phagocytose. Ils se multiplient uniquement en cas d’infection chronique. Ce sont les moins présents de tous les leucocytes. Ils se reconnaissent à leur noyau réniforme (en forme de rein) ou en forme de fer à cheval, ils mesurent de 16 à 20 µm, ce sont les plus grosses de tous les leucocytes.
Le frottis sanguin va permettre de voir des anomalies des hématies, mais aussi la présence de parasites sanguins. Par ailleurs, en comptant la proportion de chaque leucocytes, on va pouvoir mettre en évidence la présence d'une infection, qui se caractérisera par une augmentation des leucocytes.
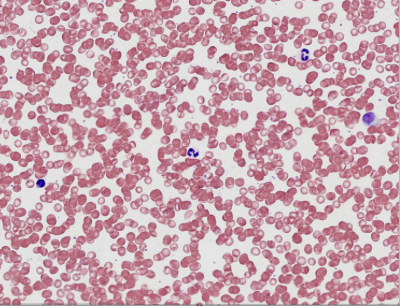
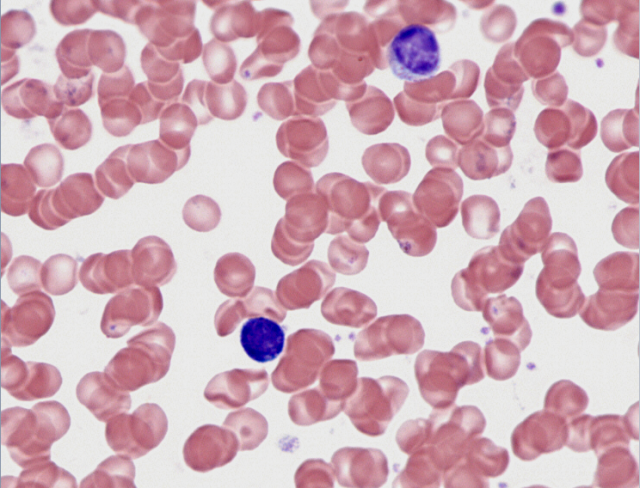
Frottis sanguin observé au microscope X40
Frottis sanguin (x200) on observe de nombreuses hématies et des leucocytes, reconnaissables à leur noyau coloré en violet. On distingue un lymphocyte à gauche, 2 polynucléaires (au centre et en haut à droite) et un monocyte le plus à droite.
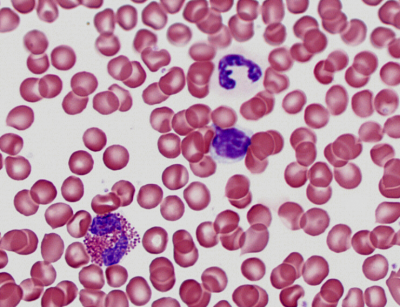
Frottis sanguin (x600) on distingue 2 polynucléaires facilement reconnaissable à leur noyau qui a une forme très particulière. Au centre on distingue un lymphocyte.
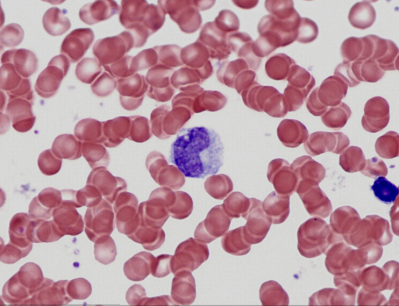
Frottis sanguin (x600) la cellule centrale est un monocyte avec son noyau caractéristique. C'est le plus gros des leucocytes. Les petits points violet qu'on observe entre les hématies sont des plaquettes.
Les polynucléaires
Ils sont appelés ainsi car leur noyau contient plusieurs lobes (3 à 6) et qu’on a longtemps cru que ces cellules avaient plusieurs noyau (ce qui est inexact, une cellule à toujours un noyau unique). Ces cellules sont toujours présentes dans le sang et peuvent rapidement passer de la circulation sanguine aux tissus environnants. Lors d’une infection ce sont les premiers sur les lieux et les premiers à intervenir.
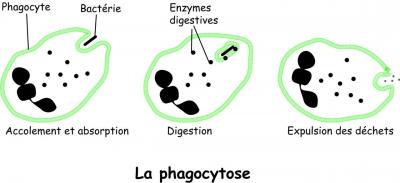
Les polynucléaires vont phagocyter les micro-organismes (voir planche de dessin). C’est-à-dire qu’ils vont faire entrer les agents pathogènes dans des vésicules au niveau du cytoplasme où une digestion enzymatique en milieu acide va avoir lieu. À la suite de cette digestion, les polynucléaires sécrètent des substances qui vont attirer les autres leucocytes. Les débris de la phagocytose vont être rejeté dans le milieu extérieur et on va être utilisé par les lymphocytes B pour fabriquer des anticorps (voir plus bas).
Les lymphocytes
On en trouve généralement peu dans le sang, sauf en cas d’infection ou alors leur nombre croit énormément. Les lymphocytes sont généralement présent dans le système lymphatique (voir schéma) et ont besoin d’être activés au niveau de la rate ou du thymus pour être opérationnel. Lors d'une infection les lymphocytes vont attendre de recevoir le message des polynucléaires pour être activés. L'activation se fait dans les ganglions lymphatiques, le thymus et la rate.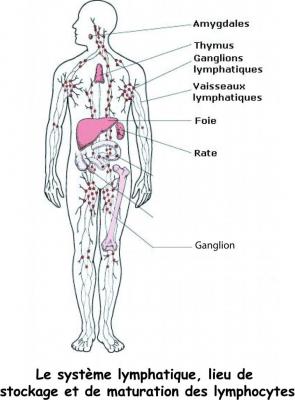
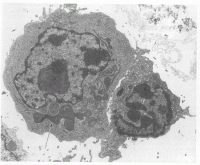
Lors de l'activation les lymphocytes vont changer de forme. En recevant le message des polynucléaires, transporté par le sang, les lymphocytes vont s'activer, ce qui va se traduire par une augmentation du cytoplasme. (voir photo, ci-dessous)
Photographie au microscope x600 d'un lymphocyte inactivé (en bas à gauche) et activé (en haut à droite). On voit bien l'augmentation de volume du cytoplasme. Les mircophotographies ont été réalisées par le Dr Wohlwend université de Genève.
Il existe 2 grandes familles de lymphocytes.
Les lymphocytes T ou Tueur
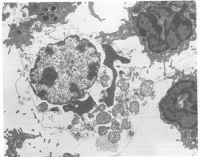
Ces lymphocytes n’agissent que sur les cellules infectées par les virus, sur les cellules cancéreuses ou sur les cellules provenant d’un autre organisme (greffe), plus rarement ils peuvent agir sur les bactéries. Les lymphocytes T, vont se multiplier après activation, puis lors de leur arrivée sur le lieu d’une infection ils vont directement interagir avec les cellules infectées et vont les tuer en injectant dans la cellule plusieurs composés qui vont entrainer spécifiquement la mort de la cellule.
Dans cette image, le lymphocyte T reconnait une cellule infectée par un parasite (flèche). Le lymphocyte T va injecter des substances toxiques dans la cellule, ce qui va conduire à la destruction de la cellule infectée, image de droite. On parle souvent de baiser de la mort du lymphocyte T.
Les lymphocytes B
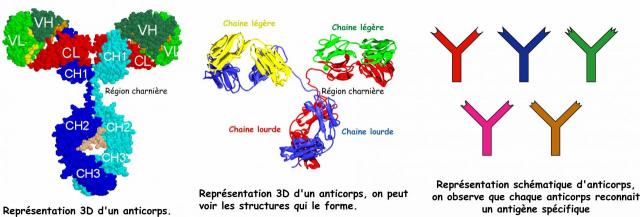
Lorsqu'ils sont activés, les lymphocytes B vont commencer à fabriquer des anticorps puis ils vont migrer vers le lieu de l'infection. Sur place, ils vont libérer les anticorps, si l'infection est importante, les lymphocytes B ont la possibilité de se diviser pour augmenter la production d'anticorps. Les anticorps et peuvent agir sur tout types de micro-organismes. Un lymphocyte B va produire un seul et unique type d'anticorps mais en très grande quantité. L'anticorps produit est spécifique d'une partie d'un micro-organisme. En conséquence, on va trouver différents anticorps, dirigé contre différentes partie d'un micro-organisme, chaque anticorps étant spécifique d'un lymphocyte B. Donc lors de l'infection par un micro-organisme l'organisme va réquisitionner plusieurs lymphocytes B, chacun produisant un anticorps spécifique d'une partie du micro-organisme. Ci-dessous un schéma explicatif d'un anticorps.
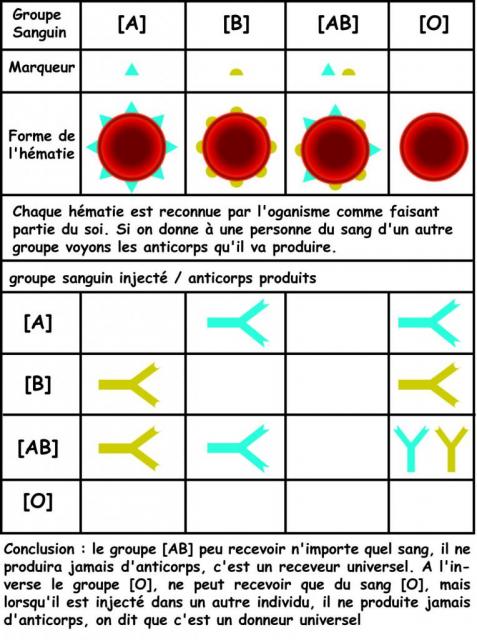
Exemple du mécanisme d'action des anticorps à l'aide du système ABO lors des transfusions sanguines. Vous le savez, lors d'une transfusion sanguine on doit ajouter du sang du même groupe sanguin que la personne transfusée ou alors du sang provenant du groupe [O]. Lors d'une transfusion sanguine, le sang ajouté est considéré comme un intrus, si il est différent du sang de la personne transfusée, donc il peut y avoir production d'anticorps. Ci-dessous un schéma explicatif du système ABO et des anticorps produit en cas de transfusion sanguine.
les monocytes
Peu présent dans la circulation sanguine, ce sont les plus gros de tout les leucocytes. Ces cellules possèdent des capacités de phagocytose énorme. Elles se multiplient en cas d’infection chronique, mais sont normalement peu présentes. Les monocytes jouent un rôle important dans les réactions allergiques. nous n'en parlerons pas plus dans le cadre de ce cours.
Anti-corps et vaccination
Les anticorps sont des molécules spécialisées, fabriquées par les lymphocytes B. Chaque anticorps est constitué de 4 parties ( voir schéma) seule une région dites hyper-variable est impliquée dans la reconnaissance de sa cible (antigène).
Un anti-corps est spécifique d’un antigène, c’est à dire qu’il va reconnaître spécifiquement un seul type de molécule. Lorsqu’un anti-corps à reconnu sa cible la liaison est définitive et il va entrainer la mort de la cible.
Toutefois les anticorps et les lymhocytes B ont une durée de vie limité dans l’organisme. Pour pouvoir se défendre correctement contre les infections, le corps a, au cours du temps, sélectionné la possibilité de mémoriser les informations des anticorps. Les anti-corps peuvent donc être mis en mémoire. C’est en utilisant cette propriété que la vaccination a été mise au point.
Histoire de la vaccination
Les premiers pas de la vaccination sont dus à médecin anglais Edward Jenner au XVIIIème siècle. Ce médecin observe que certains valets de ferme ne sont pas touchés lors des épidémies de variole. Les personnes non atteintes par la variole sont des valets qui avaient auparavant étaient infectés par la vaccine (la variole bovine) une infection bénigne. Jenner observe aussi que les personnes ayant survécu à la variole n'étaient quasiment plus malade lors de l'épidémie suivante. Le phénomène est connu et reconnu dans les campagnes, si bien que parfois des personnes s'inoculent (s'injectent) la vaccine pour se préserver de la variole, mais ceci reste anecdotique. Le 14 mai 1796 Jenner prélève du pus de vaccine sur la main d'une trayeuse de vache et l'injecte à un enfant. L'enfant guérit très vite et sans séquelles. Trois mois plus tard Jenner injecte la variole à cet enfant qui guérit très vite. Jenner en déduit donc que l'injection de la vaccine immunise contre la variole. C'est le début de la vaccination.
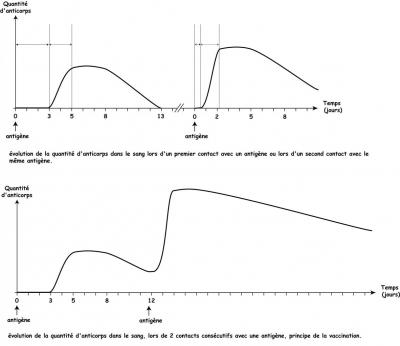
80 ans plus tard, Pasteur décrira les mécanismes de la vaccination. La vaccination, consiste à infecter le corps avec un micro-organisme affaiblit (ou une partie d’un micro-organisme) afin que le corps produise et mémorise des anticorps contre cette maladie. Ainsi lorsque le corps sera en contact avec la maladie il disposera du matériel nécessaire à son éradication et la réponse sera rapide, évitant souvent l’apparition des symptômes et de graves complications. Ci dessous, la courbe d'apparition des anticorps lors d'une première ou une deuxième infection.
On observe que lors d'un premier contact avec un antigène la production d'anticorps ne débute qu'à partir du 3ème jour (courbe du haut, partie de gauche). C'est le temps nécessaire à l'activation des lymphocytes B et leur arrivée sur le lieu de l'infection. Puis la quantité d'anticorps dans le sang augmente durant 2 jours avant d'atteindre un palier. La production d'anticorps s'arrête lors de la guérison en 2-3 jours et les anticorps sont éliminés du corps progressivement. Au total il aura fallu une dizaine de jours pour guérir. Lors d'un 2ème contact avec le même antigène, quelques temps plus tard (courbe du haut partie de droite), on observe que les anticorps apparaissent très rapidement dans le sang (au bout de quelques heures). Puis la quantité va rapidement augmenter en 24 heures pour atteindre un palier (ou le niveau des anticorps dépasse le niveau de la première infection). Puis comme précédemment, la quantité d'anticorps dans le sang va décroître lentement. On peut donc en déduire que suite à un premier contact avec un antigène une partie des anticorps sont mémorisés dans des lymphocytes spécialisé et restent rapidement mobilisable. Lors d'une seconde infection, la réponse immunitaire sera plus rapide et plus forte, ce qui limite les risques de l'infection.
Le principe de la vaccination est d'utiliser ce mécanisme pour produire de nombreux anticorps (graphique du bas) ce qui va favoriser la mémorisation des anticorps produit et donc une bonne défense contre l'infection. Par ce mécanisme le corps est protégé.
Pourquoi il faut faire des rappels régulier ?
Parce que les cellules cellules mémoires ont elles aussi une durée de vie d’une 10aine d’année. Si on n’a pas été en contact avec la maladie durant 10 ans il faut re vacciner afin de garder les cellules mémoire actives. Or comme on ne sait pas si on a été en contact avec la maladie, le rappel de vaccination est obligatoire tous les 10 ans. Dans la réalité, la durée de vie des cellules mémoires varient d'un vaccin à l'autre, ce qui explique pourquoi certains vaccins doivent être renouvelés tous les 10 ans et d'autres tous les 5 ans.
Mais pourquoi se faire vacciner contre la grippe tous les ans ?
Parce que la grippe n’est pas un simple virus, mais une famille de virus. Il existe plusieurs souches de virus connu (vous avez entendu parlé de la grippe H1N1 ou de la grippe aviaire H5N1) et d’une année sur l’autre les souches provocants la maladie varient. Par ailleurs, la grippe se modifie très rapidement du coup la vaccination mémorisée est peu efficace d’une année sur l’autre, d’où la nécessité de changer de vaccin tous les ans et le fait qu’on puisse attraper la grippe malgré la vaccination.
Donc la vaccination est inutile.
Non la vaccination n’est pas inutile. Elle permet au corps d’être préparé et même si le virus est différent il a toujours des parties communes, par conséquent la grippe sera amoindrie chez les gens vaccinés. La grippe est responsable de 700 morts par an en France, c’est donc un virus dangereux. La vaccination des personnes fragiles (personnes âgées ou avec des problèmes respiratoires) est par conséquent importante.
La réaction allergique
Une réaction allergique c'est lorsque le corps produit une réaction immunitaire disproportionnée lors d'un contact avec un corps étranger. Prenons l'exemple de l'allergie aux pollens. Lors d'un contact avec du pollen, le corps va mobiliser des cellules du système immunitaire pour le détruire. Or le pollen n'est pas un micro-organisme et ne peut être détruit par le système immunitaire. Le corps va donc produire de nombreuses cellules pour détruire rapidement l'agent infectieux. Mais c'est impossible, c'est une impasse, le corps produit plus d'anticorps et de polynucléaires pour tuer le micro-organisme. Le système s'emballe, c'est la réaction allergique.
Date de dernière mise à jour : 05/07/2021